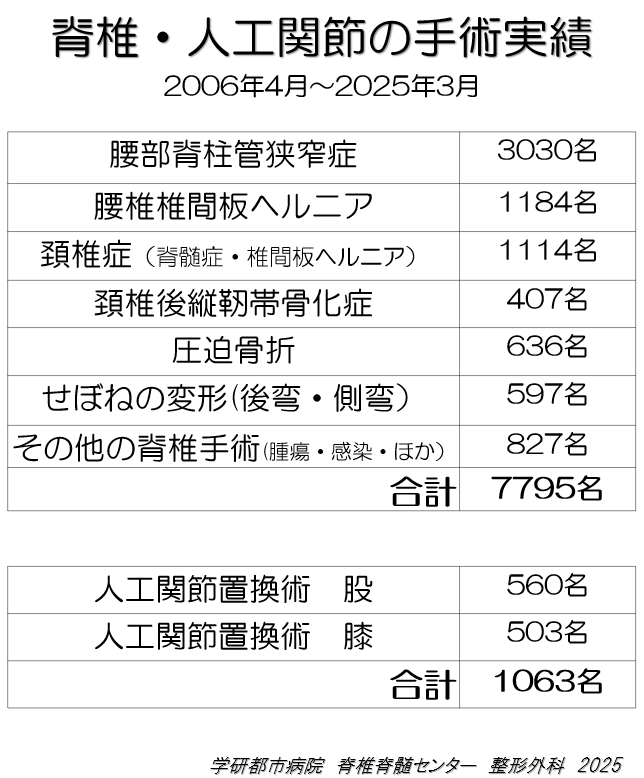
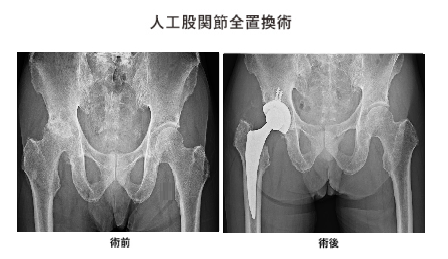
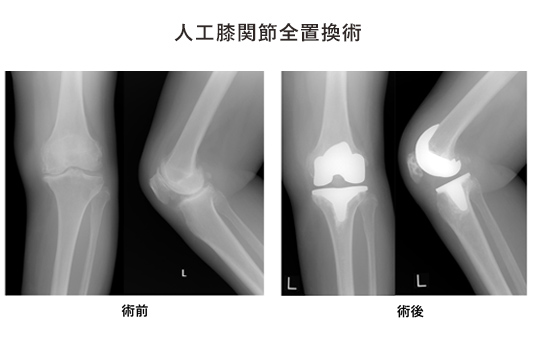
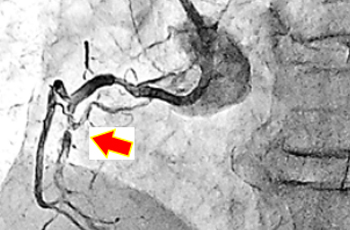
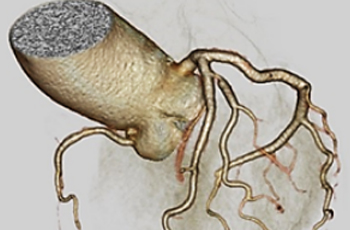
2006年4月、学研都市病院開設と同時に脊椎・脊髄センターを開設し、2025年3月末までに7,795例の脊椎手術を施行しました。頸椎症、後縦靱帯骨化症、黄色靱帯骨化症、側彎症、後彎症、広範脊柱管狭窄症、腰部脊柱管狭窄症、椎間板ヘルニア、腰椎分離症、腰椎変性すべり症、骨粗鬆症に合併する脊椎圧迫骨折、脊椎・脊髄腫瘍、先天奇形、脊椎外傷、などに対し、正確な診断に基づきインストルメンテーションサージェリー、マイクロサージェリーなど病態に応じて最善の技術を駆使して、安心、安全で患者さんに納得していただける手術を施行しています
脊椎・脊髄センターの特徴
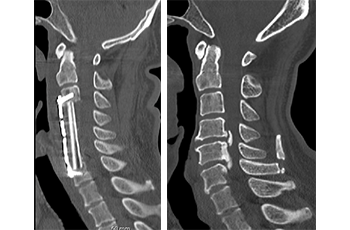
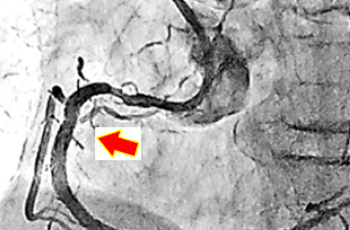
- 頸椎後縦靱帯骨化症、頸椎症性脊髄症、頸椎症性神経根症、頸椎椎間板ヘルニアに対して主として前方除圧固定術を選択している。
- 椎間板ヘルニアに対しては、患者さんの年齢、職業、病態などを熟慮して適宜、 内視鏡手術、顕微鏡手術、除圧固定術を選択施行している。
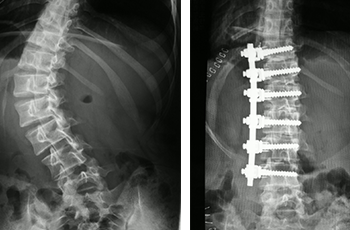
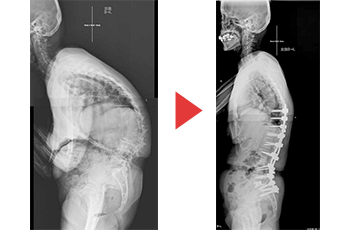
- 胸腰椎後彎症、側彎症に対して骨切り術を併用した矯正固定術で良い成績を上げている。
- 症例を選んで低侵襲腰椎前方進入法(OLIF)も適宜施行している。
- 胸椎後縦靭帯骨化症に対して可能な限り前方法を選択している。
- 骨粗鬆症に合併する圧迫骨折には積極的にBKP(セメント注入)を施行している。
- 脊椎圧迫骨折後の後彎変形に対して前後合併手術や骨切りによる矯正術を施行している。
- 他院から紹介されてくる再手術を含め難易度の高い症例が多い。
- 豊富な臨床例に基づき、国内外の学会発表、論文発表を行っている。
|
患者様へのご案内
脊椎・脊髄疾患の治療
外来診療では分かり易い説明をモットーとしています。MRI、CT、レントゲン透視も出来るだけ当日に施行することで、早期に正確な診断を明らかにし、治療につなげることに最大限の注意を払っています。手術が望ましいと考えられる方はその旨を説明した上で、希望に沿ったベストの治療を選んでいただきます。 セカンドオピニオンを求めて受診される方も多く、個々の患者様の状態に合わせた治療法の選択肢を納得いただけるまで分かり易く説明します。
入院、手術から退院まで
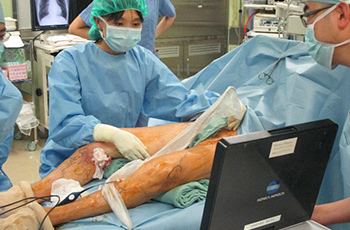
手術症例については、毎週、脊椎脊髄症例カンファレンスを開き、診断、手術適応、手術戦略について慎重に討論し、個々の症例に合わせた最善の治療方針が導き出せるよう心がけています。
入院された患者様には手術前から看護師、理学療法士や作業療法士の病状評価、オリエンテーションを受けていただくことで、術前から術後のスムーズなリハビリにつなげています。さらに、内科疾患のある患者様には、各科医師との連携をとって手術に備えます。
手術後は、厳重なモニタリングにより万全の体制で術後管理をしております。手術の翌日にはリハビリを始めます。術後早い方では2週間位で退院される方もおられますが、患者様の状況に応じて安心して生活できるレベルになるまでリハビリ入院していただけます。
脊椎手術が多く、熟練したスタッフがそれぞれの分野で最大限の力を発揮し、一貫して安定した治療が遂行できていると自負しています。
入院治療を終えて患者様に笑顔で退院していただく時、退院後に外来で元気な様子を見せていただいた時に、私たちは、次なる活力を頂いています。
スタッフ一同、患者様のQOLの向上を願って、今日もまた研鑽に励んでおります。腰痛、頸部痛、肩こり、手足の痺れや運動障害等の症状でお悩みの方は、どうぞお気軽に当センターを受診してください。
手術の方法
脊柱固定術
脊柱固定術は腰痛や頸部痛の原因から改善される根治治療です。腰部に施す脊柱固定術を腰椎固定術、頸部に施すと頸椎固定術と呼びます。 神経除圧術を行った上、脊椎に骨を移植し、金属を使って脊柱を固定します。移植した骨が完全につくことで、大きな力の加わる腰椎を長期的に安定させることができます。以前と比べて手術器具の開発、手術の技術が大幅に進化しています。
その結果、手術時間が短縮され、患者様の身体の負担が軽くなり、院内感染や神経損傷の危険が減り、安全な手術になっています。また、低侵襲手術も積極的に取り入れています。
|
術後について
Q.器具をとる必要は?
手術後約6か月から12か月の期間を経ると、脊柱と補強した骨が一体化してきます。この状態を「骨がつく」といいます。骨がつくと金具を取り外す場合もありますが、最近の金具は生体との親和性が高いため、多くの場合は取り外す必要がありません。
Q.歩行・リハビリはいつから?
通常は、手術後2,3日目から歩行器を利用して歩くことから始めます。リハビリ・スタッフが付き添い、理学療法をしながら歩く距離を徐々に伸ばしていきます。
Q.抜糸は?
手術後2週間すると、手術の開口部を縫っていた糸を抜きます。
Q.退院の時期は?
症状や個人差が大きいので、時期は患者さま1人1人で異なりますが、通常は手術後15~30日前後で退院となります。
Q.退院後の生活は?
骨がつき、脊柱が安定するまではコルセットの着用が必要です。
寝るとき以外は常に着用してください。無理がない程度に歩行練習や散歩をすることで、リハビリが促進されます。
|
尾立医師インタビュー
脊椎外科関連学会・講演発表実績
脊椎外科関連論文実績